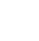Интервью с врачом онкохирургом Мени Браха
САРКОМА и МЕЛАНОМА: медикаментозное лечение или операция — успешный опыт онкохирурга из «Хадассы»
Мени Браха – онкохирург в больнице «Хадасса». Он получил образование в медицинской школе при Еврейском университете (Иерусалим), выбрал карьеру в области хирургии. Уже более 10 лет доктор Браха проводит операции по удалению саркомы, опухолей мягких тканей, меланомы.
В каком случае операция становится необходимой для пациентов с саркомой или меланомой?
На сегодняшний день для большинства типов сарком — а их насчитывается более 100 подтипов, каждая со своей биологией, особенностями поведения и требующая индивидуального подхода к лечению или операции — эффективного медикаментозного лечения, к сожалению, не существует. Я говорю именно о лекарственной терапии: пока не разработана химиотерапия, которая давала бы стабильные и значимые результаты. Мы иногда применяем химиотерапию, но ее эффективность значительно ниже, чем при других видах опухолей. Возможно, в будущем появятся более действенные методы, но на данный момент, из-за отсутствия эффективных вариантов, хирургическое вмешательство остается основным методом лечения сарком.
Операция проводится, если пациент подходит для нее, то есть когда опухоль или рак операбельны, нет отдаленных метастазов, и опухоль технически резектабельна. Это может быть сложная операция, но она все еще выполнима. В таких случаях хирургическое вмешательство становится основным методом лечения.
Проблема в том, что у пациента с саркомой есть только одна попытка провести операцию правильно. Если хирург не понимает особенностей саркомы и не знает всех требований к такому вмешательству — например, насколько глубоко нужно заходить, какие слои тканей необходимо удалить вместе с опухолью, чтобы не повредить саму опухоль, — это может привести к серьезным ошибкам. В таких операциях много важных нюансов, и именно поэтому у пациента есть лишь один шанс на успешное хирургическое лечение.
Часто саркома диагностируется случайно, во время другой операции. Мы называем это «oops-операция». Например, человек приходит на операцию по поводу грыжи, гинекологической проблемы или чего-то другого, а хирург вдруг замечает что-то, чего он не знает. Это «oops», потому что обычно хирург делает ошибку, если он не обучен работе с саркомами. Он может удалить опухоль частями, пройти через неё, взять биопсию прямо во время операции — и это большая ошибка. Иногда такие действия имеют необратимые последствия. В других случаях, возможно, диагноз все же удается поставить.
Иногда саркому обнаруживают случайно — например, при плановом КТ-сканировании или после автомобильной травмы. И это тот самый момент, который дает нам реальный шанс на излечение. Такое излечение возможно с помощью правильно выполненной операции, специально ориентированной на саркому. В отличие от многих других видов рака, у нас есть время, чтобы все сделать правильно. Несмотря на злокачественность и потенциальную опасность, большинство сарком растут медленно. Поэтому у пациента есть возможность пройти все необходимые обследования и обратиться в специализированный центр, который занимается лечением сарком, например, в клинику «Хадасса». К сожалению, из-за низкой осведомленности о саркомах, в том числе среди врачей и хирургов, этот шанс иногда упускается.
Теперь перейдем к меланоме и к ситуации, когда требуется хирургическое лечение. Большинство случаев меланомы можно вылечить с помощью операции. Около 85% пациентов излечиваются благодаря относительно простой хирургической процедуре. Я называю её простой, потому что с технической точки зрения операция несложная, но при этом крайне важно точно понимать, что нужно делать, и строго соблюдать все этапы.
Когда речь идет о первичной меланоме — то есть об исходной опухоли, а не о метастазах, — необходимо учитывать два ключевых аспекта операции. Первый — это правильное иссечение кожи. Очень важно удалить не только саму опухоль, но и достаточное количество здоровой ткани вокруг нее, соблюдая необходимые отступы, чтобы быть уверенным, что не осталось злокачественных клеток. Это особенно важно, поскольку вокруг меланомы могут находиться опухолевые клетки, которые не видны невооруженным глазом.
Опытный хирург, специализирующийся на лечении меланомы, знает, на каком расстоянии отступить от видимой опухоли и насколько глубоко проникнуть в кожу, чтобы полностью удалить новообразование и максимально снизить риск его возврата.
Второй важный компонент операции связан с тем, что мы знаем: когда меланома начинает метастазировать, она распространяется по лимфатической системе. Лимфатическая система — это сеть каналов, проходящих параллельно кровеносным сосудам. Во время операции наша задача — найти так называемый «сигнальный» лимфоузел, первый узел на пути лимфатического оттока от участка кожи, где расположена меланома.
Для этого мы используем несколько технологий. Мы проводим радиоактивное сканирование кожи и используем краситель во время операции. Иногда требуется значительный опыт, чтобы найти правильный лимфоузел, но это имеет огромное значение. Если мы удаляем правильный узел и анализируем его, и он оказывается отрицательным, то есть в нем нет меланомы, обычно мы считаем пациента излеченным. Однако иногда, если первичная меланома слишком толстая, мы принимаем дополнительные меры предосторожности и назначаем дальнейшее лечение.
Какая толщина? Сколько сантиметров?
Речь идет не о сантиметрах, а о миллиметрах. Тонкая меланома — это менее 1 мм, толстая меланома — глубже 4 мм, а меланома толщиной от 1 до 4 мм считается промежуточной. Толстая меланома, глубиной более 4 мм, а иногда и промежуточная меланома, в зависимости от ряда параметров, требует проведения профилактического лечения, например, профилактической иммунотерапии после операции, чтобы существенно снизить вероятность возврата заболевания.
Но если сторожевой лимфоузел оказывается положительным, это однозначно означает необходимость лечения. Если выбрать терапию правильно, она может быть очень эффективной. Раньше при положительном сторожевом узле удаляли все лимфоузлы в этой области. Однако сейчас мы знаем, что это не нужно делать сразу при постановке диагноза. Этот вид операции оставляют как опцию на более поздние стадии болезни. Если болезнь возвращается в лимфоузлы, тогда выполняется эта операция.
И поскольку такие операции проводятся все реже, крайне важно, чтобы их выполнял хирург, обученный работе с меланомой. Даже если мы говорим об операции на подмышечной области, в большинстве больниц такую операцию часто выполняет хирург-маммолог, хотя речь идет о меланоме. А это совсем другая операция. Это другой подход, другой уровень работы в аксиллярной области, где находится узел, и иногда это может существенно повлиять на прогноз пациента.
Можете сказать, на какой стадии рак становится неоперабельным?
Если говорить о саркоме, это сильно зависит от типа саркомы и ее первичной локализации. Например, забрюшинная саркома — это одна ситуация, саркома кожи — другая, а саркомы в области грудной клетки, брюшной стенки или конечностей — это совершенно разные случаи. У каждого типа есть свои критерии, определяющие, является ли опухоль операбельной или нет.
Принять такое решение и провести такую дискуссию очень сложно. Здесь нет простых правил вроде «отметьте этот пункт и этот пункт, и вы точно узнаете, операбельна ли опухоль или нет». Это требует огромного опыта и работы мультидисциплинарной команды.
Поэтому я бы сказал, что любой пациент с диагнозом «саркома», независимо от ее локализации и подтипа, должен лечиться в специализированном центре по лечению сарком, где работает команда, состоящая из патологов, онкологов, хирургов и специалистов других дисциплин, которые обучены и специализируются на саркомах. Они смогут принимать наилучшие решения, например, когда проводить операцию, операбельна ли опухоль, что нужно удалить, насколько глубоко идти, какие органы вовлечены, а какие нет. Это не то, что легко увидеть на снимке. Такие решения определяют, выживет человек или нет, будет ли он жить полной жизнью или очень короткой.
Если мы говорим о первичной меланоме, например, о кожной меланоме без признаков метастатического заболевания, то, конечно, она операбельна, и нужно сначала оперировать. Однако это должен делать специалист, который обучен работать с такими случаями.
Если речь идет о метастатическом заболевании, многое зависит от количества метастазов, их локализации и динамики развития болезни. Иногда мы начинаем с медикаментозного лечения, наблюдаем за регрессией опухоли, и когда остается лишь небольшой метастатический очаг, мы понимаем, что операция безопасна и является правильным решением.
Иногда метастатическое заболевание оказывается настолько распространённым, что обширная операция не сможет вылечить пациента. Но даже в таких случаях решение должен принимать специалист с опытом лечения меланомы. В противном случае один врач может провести масштабную операцию без результата, а другой — ошибочно сказать пациенту, что вариантов лечения нет, хотя на самом деле они существуют.
Что вы удаляете во время операции?
Если мы говорим о саркоме брюшной стенки, грудной стенки или конечностей, то там обычно нет органов. Есть только мышцы, жировая ткань или кровеносные сосуды. Но когда мы говорим о забрюшинной саркоме, все становится сложнее, и это зависит от подтипов саркомы.
Раньше некоторые хирурги удаляли все, что находилось вокруг опухоли. Например, если саркома находится в правом забрюшинном пространстве, в задней части живота справа, то хирурги обычно удаляли правую часть ободочной кишки, возможно, часть тонкой кишки, правую почку, некоторые кровеносные сосуды в этой области и, возможно, что-то ещё. Но сейчас мы знаем, что некоторые типы сарком не требуют таких радикальных операций. Их можно удалить самостоятельно, при условии, что вы обеспечиваете достаточные хирургические края и не нарушаете целостность опухоли, не проникаете в нее.
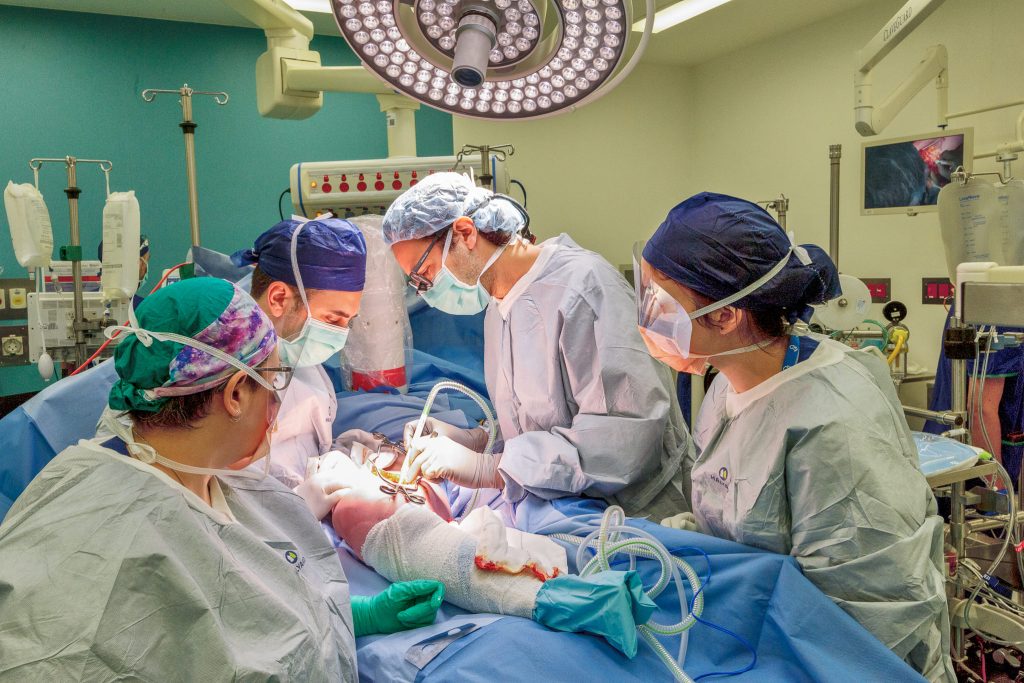
Вы проводите реконструкции?
Иногда да. Если мы говорим о крупных кровеносных сосудах, то мы действительно проводим реконструкции.
Иногда саркомы, например лимфосаркомы, развиваются из стенок крупных или более мелких кровеносных сосудов, особенно крупных. В таких случаях эти сосуды необходимо удалить. В некоторых ситуациях можно оставить сосуды, не заменяя их, потому что организм имеет другие пути для циркуляции крови. Однако если речь идет о крупных сосудах, требуется сложная реконструкция для замены удаленной части. Мы выполняем такие реконструкции, и это оправдано, поскольку люди могут жить с этим много лет, не испытывая ограничений в повседневной жизни.
Когда мы говорим о саркомах мягких тканей, расположенных под кожей, или затрагивающих кожу, брюшную стенку, либо о меланомах или раке кожи, требующих значительных резекций, я использую множество техник для восстановления области, не ограничиваясь кожными трансплантатами. Многие используют кожные трансплантаты, потому что это легко, но косметический результат оставляет желать лучшего. Кожный трансплантат очень тонкий, а резецированная область может быть глубокой, из-за чего создаётся ощущение «дыры» в теле в месте операции.
Я использую кожные лоскуты, что предполагает манипуляции с кожей вокруг области резекции для закрытия дефекта. Косметический результат значительно лучше, чем при использовании кожных трансплантатов. В долгосрочной перспективе это выглядит великолепно. Люди могут спокойно отдыхать на пляже летом и чувствовать себя уверенно в своем теле. Шрамы заживают красиво, и результаты действительно впечатляют.
Однако есть другие подтипы сарком, такие как липосаркомы, которые происходят из жировой ткани. Иногда опухоль является гетерогенной, то есть некоторые ее части выглядят как нормальная жировая ткань, а другие части даже невооруженным глазом выглядят очень злокачественными.
Но во время операции невозможно определить, какая часть является нормальной, а какая — опухолевой. И поскольку вы не можете различить нормальный жир и опухолевый жир, необходимо удалить все в этой области. Это означает, что иногда приходится удалять почку вместе с опухолью. Мы удаляем все единым блоком, и это непросто, но в таких случаях крайне важно принять правильное решение.
Через сколько времени после операции пациент может быть выписан?
Мой подход заключается в том, чтобы выписывать пациентов из больницы как можно раньше. Я придерживаюсь мнения, что нет никакого смысла держать пациента в больнице неделю, две или три, если это не требуется с медицинской точки зрения.
Например, при некоторых саркомах, когда операция является очень сложной и затрагивает такие органы, как почка, кишечник и другие, да, конечно, мы оставляем пациента в больнице на несколько дней. Но даже в таких случаях я стараюсь ускорить процесс выписки, потому что я считаю, и это подтверждено исследованиями, что долгосрочные результаты лучше, если пациенты как можно быстрее возвращаются домой.
Что касается меланом и сарком кожи, то я обычно выписываю пациента в тот же день. Я не держу его в больнице после операции. Пациент остается под наблюдением всего несколько часов после операции, и если все в порядке, мы проводим все лечение в амбулаторных условиях.
Какие операции в вашей практике являются самыми сложными?
Иногда сложность связана с техническими аспектами. Например, если большая саркома в брюшной полости затрагивает крупные кровеносные сосуды и некоторые органы. У меня есть опыт проведения таких сложных операций, и они могут длиться очень долго. Это может быть 10 часов или даже больше. Но я нахожу способ сохранять концентрацию все это время. Я не смотрю на часы и не думаю о том, сколько времени у меня уйдет, пока я не сделаю все наилучшим образом.
Некоторые операции сложны из-за истории пациента, из-за эмоционального груза, который опухоль накладывает на него. Но даже в таких случаях я нахожу радость в совместном пути с пациентом.
Какие операции в вашей практике самые успешные, возможно, самые простые для вас?
Безусловно, это меланомы. Также операции при саркомах кожи показывают высокий процент излечения. Когда выбираешь правильную операцию для каждого пациента, результаты потрясающие. Даже в долгосрочной перспективе я наблюдаю за молодыми пациентами, которые перенесли операцию по поводу меланомы или саркомы, уже много лет, и среди них много успешных историй.
Могу вспомнить один очень сложный случай. Это была женщина, которая впервые забеременела после многих лет попыток. У нее была метастатическая меланома, которая затронула грудь, сосок и лимфоузлы в этой области. Онколог рекомендовал ей прервать беременность и сразу начать иммунотерапию, но она отказалась. Она сказала, что этот ребенок для нее важнее самой жизни. Я понимал ее, уважал ее решение, и мне нужно было провести сложную операцию беременной женщине.
Я провел операцию, в ходе которой удалил часть груди, сосок и лимфоузлы. В рамках той же операции я провел реконструкцию груди, чтобы она выглядела идеально. Остались только небольшие кожные шрамы, но форма груди сохранилась.
Операция прошла успешно. Сейчас прошло три года, и она каждый год присылает мне рождественское фото своего ребенка, потому что операция была проведена в период Рождества. Сейчас она здорова. Она прошла операцию, родила ребенка в срок, а затем прошла курс иммунотерапии. На данный момент у нее нет признаков болезни, что просто замечательно.
Можете назвать новейшие технологии, которые вы используете в своих хирургических операциях?
Во-первых, я могу упомянуть новый тип сканирования, который мы используем при саркомах. Это все еще проводится в рамках исследований, и я планирую представить свои результаты на следующей крупной конференции по хирургической онкологии в США. Речь идет о новом типе ПЭТ-сканирования с использованием нового материала, который позволяет лучше видеть заболевание по сравнению с обычным ПЭТ-сканированием. Это помогает нам при планировании операции, позволяя точно определить, куда идти и насколько глубоко резецировать. Это один из примеров.
Кроме того, я готовлюсь провести тип операции, который никогда раньше не выполнялся в Израиле. Она актуальна как для меланом, так и для сарком конечностей у пациентов, которые не реагируют на иммунотерапию или не могут ее получить по каким-либо причинам. Например, если у пациента аутоиммунное заболевание, и ему запрещено проходить такое лечение. Эта операция является минимально инвазивной. Мы вводим трубки в крупные сосуды конечности, изолируем ее и пропускаем через нее высокодозную химиотерапию, которая не попадает в организм, а воздействует только на конечность. Доза настолько высокая, что показатель отклика составляет около 80–90%. В некоторых случаях саркомы это может спасти конечность, избежать ампутации.
Это действительно значительное достижение, позволяющее пациентам получить лечение, а в некоторых случаях и выздоровление, без потери конечности. Мы планируем провести первую такую операцию в ближайшее время. Я прошел обучение этому методу в Австралии и США, и это будет важным шагом для всех здесь.
 Россия:
Россия: Израиль:
Израиль: